|
|||||||
| Сайт | Форум | Регистрация | Галерея | Справка | Пользователи | Награды | Календарь | Файловый архив | Сообщения за день | Поиск |
| Врачи о голодании Мнения и высказывания врачей за и против |
 |
|
|
Опции темы | Поиск в этой теме | Опции просмотра |
|
|
#1451 |
|
Регистрация: May 2008
Адрес: Иркутск
Сообщений: 4,017
Поблагодарил: 1,627
Поблагодарили 7,243 раз(а) в 2,623 сообщениях Файловый архив: 3
Закачек: 0
|
Re: Вопросы врачу Вадиму Асадулину
__________________
Камень, лежащий вне дороги, не может быть помехой, он просто камень. Только камни, портящие дорогу, могут быть помехами, но они же и знаки верного направления. А. Шевцов. "Введение в науку думать". |
|
|
|
|
#1452 |
|
Регистрация: May 2008
Адрес: Иркутск
Сообщений: 4,017
Поблагодарил: 1,627
Поблагодарили 7,243 раз(а) в 2,623 сообщениях Файловый архив: 3
Закачек: 0
|
Re: Вопросы врачу Вадиму Асадулину
Записки врача общей практики.
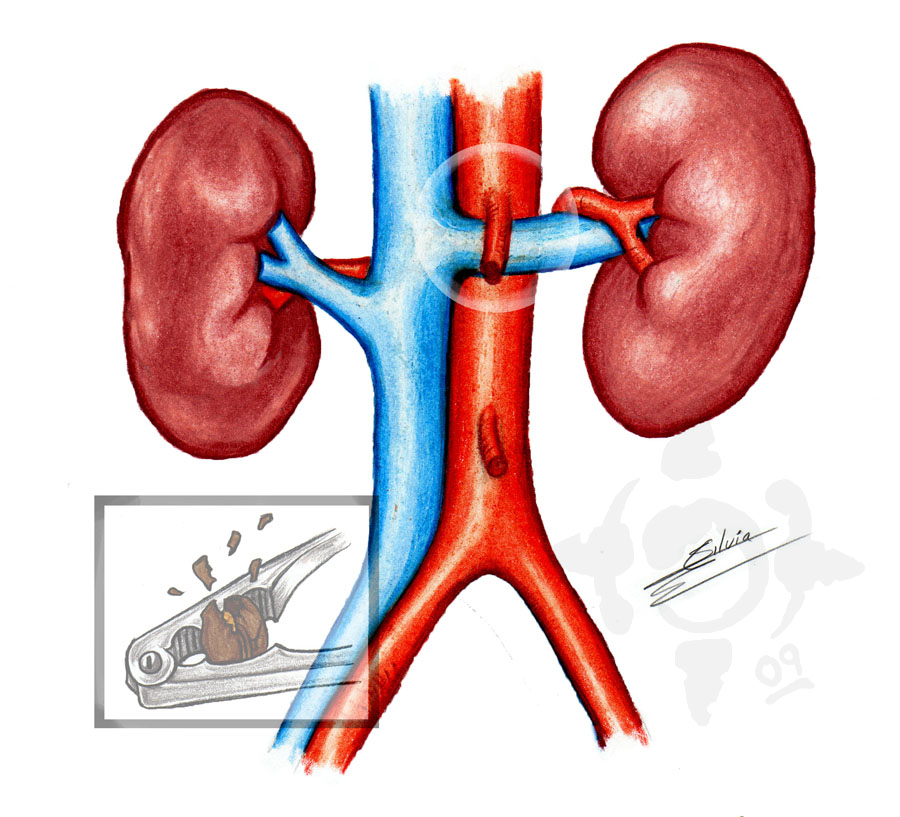
Хочу открыть новую тему, в названии которой уже заложено противоречие: «Редкие, но частые болезни»! Почти 35 лет врачебного стажа и более 20 лет общей частной практики позволяет заявить, что длительные страдания зависят от неумения врачей расспросить больных, а больных рассказать о своих заболеваниях. Думаю, эта тема будет полезна не только больным и здоровым, но и моим молодым коллегам, которые ставят во главу угла обследование, а не тщательный расспрос больного. В современной технократической медицине это искусство, да, искусство, утрачено, сохранилось, по-видимому, только у врачей гомеопатов. Конечно, существуют объективные причины этих дефектов диагностики, в первую очередь, дефицит времени на обучение, а затем и на приеме, когда за спиной стоит очередь страждущих и страховая компания со своими стандартами. Преклонение перед инструментальными методиками, когда просто находки при обследовании превращаются в несуществующий диагноз и назначается бесполезное лечение, которое бывает порой опаснее болезни. Есть и другие последствия технических методик обследования, когда появляется возможность объяснить и расшифровать непонятные и нечетко выраженные страдания, особенно, когда они рассматриваются несколькими узкими специалистами. Приглашаются коллеги и просто любопытные к разбору сложных и непонятных случаев из практики. Итак, начнем с заболевания, которое часто встречается, но, к сожалению, не диагностируется! Синдром сдавления левой почечной вены в аорто-мезентериальном пинцете (nutcracker syndrome). Оливер Хартинг, Франция. Синдром сдавления левой почечной вены в аорто-мезентериальном пинцете (nutcracker syndrome) – достаточно редкая патология, возникающая в результате компрессии дистального отдела левой почечной вены (ЛПВ) между верхней брыжеечной артерией (ВБА) и аортой. Первым описал клинические признаки заболевания El Sadr в 1950 г. [1], название синдрому дал De Schepper [2]. Анатомия. ЛПВ берет начало от левой почки и впадает в нижнюю полую вену. Длина сосуда составляет 5-9 см. Дистальный отдел ЛПВ располагается между передней стенкой юкстаренального отдела аорты и задней стенкой проксимального сегмента ВБА. Основными притоками ЛПВ являются левые гонадная и мочеточниковая вены, капсулярные и поясничные вены. Последние впадают в ЛПВ, подходя снизу, в то время как левая средняя надпочечниковая и нижняя диафрагмальная вены – сверху. Помимо этого, ЛПВ имеет связи с левой полунепарной веной, а также с внутренним и наружным позвоночными сплетениями [3]. В редких случаях (1,8%) ЛПВ проходит позади аорты [4]. В 5,7% наблюдений ЛПВ раздваивается, охватывая аорту кольцом (так называемое почечное венозное кольцо) [5]. ВБА в норме отходит от аорты под углом 90, направляясь вентрально на протяжении 4-5 мм. Затем артерия изгибается и идет вниз. Такое строение начального отдела ВБА предотвращает сдавление ЛПВ. Причины развития аорто-мезентериальной компрессии. Сдавление дистального отдела ЛПВ развивается обычно вследствие отхождения ВБА от аорты под острым углом [5, 6]. Компрессию вены можно наблюдать у пациентов с ретроаортальным расположением или кольцевидным строением дистального отдела ЛПВ (задний nutcracker-синдром). Ряд факторов может способствовать развитию патологии либо, в казуистически редких случаях, служить ее причиной. К ним относят опущение левой почки, аномально высокое расположение ЛПВ [7], выраженный фиброзный процесс в области отхождения ВБА [8]. Компрессия ЛПВ приводит к повышению венозного давления в проксимальных отделах вены и ее притоках, что, в свою очередь, способствует развитию их варикозного расширения и формированию коллатеральных путей оттока крови. Клиническая симптоматика. Синдром сдавления левой почечной вены в аорто-мезентериальном пинцете чаще развивается у женщин возрасте от 20 до 40 лет. Иногда патологию находят у детей [9, 10]. Некоторые жалобы пациентов связаны с переполнением кровью левой почки: боли в левом боку с иррадиацией в ягодицу, гематурия (микро- или массивная). Другие симптомы и варианты течения возникают в результате развития коллатералей: тазовое венозное полнокровие у женщин или варикоцеле у мужчин вследствие выраженного рефлюкса по гонадным венам. Пациентки сообщают о регулярных болях в тазу, диспареунии, дисменорее, расстройствах мочеиспускания. Выраженность симптомов нарастает в положении стоя или сидя и уменьшается в горизонтальной позиции. Возможно развитие варикозного расширения вен нижних конечностей, в том числе и атипичной локализации (ягодица, задняя, латеральная поверхность бедра), а также рецидивы варикоза после хирургического лечения; миелит и сирингомиелия в крайне редких случаях [11]; синдром хронической усталости у детей [12] и гастроинтестинальные расстройства [13] относят к проявлениям nutcracker-синдрома, но механизм их развития при сдавлении ЛПВ остается пока неясным. (Автору этой замечательной статьи не ясно, но это ясно тем, кто знает клинику аорто-мезентериальной компрессии двенадцатиперстной кишки! Подробно это описано в работах проф. Витебского Я. Д., одного из моих Учителей). http://38mama.ru/forum/index.php?topic=51712.0 Инструментальная диагностика. Следует помнить, что степень сдавления ЛПВ усиливается в вертикальном положении, поскольку кишечник, а с ним и ВБА, смещается вниз, тем самым уменьшая угол отхождения артерии от аорты. В связи с этим существует вероятность гиподиагностики nutcracker-синдрома, поскольку компьютерную томографию (КТ), магнитно-резонансную ангиографию, контрастную флебографию проводят в горизонтальной позиции пациента. Fitoz показал, что имеются статистические значимые различия в диаметрах дистального отдела ЛПВ и ВБА, измеренных в положении стоя и лежа [10]. Ультразвуковое дуплексное сканирование. Исследование проводят натощак после 3-дневной диеты с ограничением приема пищи, богатой клетчаткой. Локацию брюшной полости осуществляют в горизонтальной, поперечной и сагиттальной проекциях, стремясь выявить стеноз ЛПВ в области между аортой и ВБА, изменения кровотока и наличие коллатералей. Стеноз определяют, сравнивая переднезадний диаметр ЛПВ слева от аорты и на уровне предполагаемого сужения [14]. Кровоток следует анализировать, фиксируя пиковую скорость в месте стеноза и в воротах левой почки [14]. Kim считает, что ультразвуковыми критериями nutcracker-синдрома может служить не менее чем пятикратная разница в величинах переднезаднего диаметра и пиковой скорости кровотока [14]. Основным коллатеральным сосудом при синдроме сдавления ЛПВ служит левая гонадная вена, которая обязательно должна быть осмотрена. В ней часто обнаруживают ретроградный кровоток. Необходимо также тщательно лоцировать ВБА: сканировать начальный отдел, определить угол отхождения артерии от аорты и расстояние от ВБА до аорты на уровне прохождения между ними ЛПВ. Чувствительность и специфичность дуплексного сканирования могут достигать 78% и 100% соответственно, если использовать в диагностике цветовое кодирование кровотока при исследовании коллатералей [15]. Fitoz продемонстрировал, что ультразвуковое сканирование в вертикальной позиции пациента позволяет зафиксировать меньшие значения угла отхождения ВБА от аорты и более достоверно выявить сужение ЛПВ [10]. Чувствительность и специфичность измерения угла отхождения ВБА в положении лежа составляет соответственно 69,6% и 61,5%, а в положении стоя – 87,0% и 76,9% в том случае, если за точку разделения нормы и патологии принять 410 в горизонтальной и 210 в вертикальной позиции. КТ-ангиография и магнитно-резонансная ангиография. Оба метода неинвазивны, позволяют получить изображения в нескольких проекциях. Помимо этого, при магнитно-резонансной ангиографии отсутствует лучевая нагрузка. Использование этих способов должно предшествовать флебографии, поскольку с их помощью можно исключить иные причины гематурии и болей в левом боку. КТ- и магнитно-резонансная ангиография дают возможность визуалировать ЛПВ и уточнить ее взаимоотношения с окружающими анатомическими структурами. Наиболее информативными являются изображения, полученные в портальную фазу благодаря лучшему контрастированию вены и коллатералей, которые заполняются первыми [16]. Сдавление ЛПВ в аорто-мезентериальном пинцете с расширением проксимального отдела сосуда, согласно Buschi [17], проявляется клинически у 72% пациентов со стенозом просвета более чем на 50%. Компрессию считают значимой, если диаметр ЛПВ в ее проксимальной части превышает диаметр стенозированного участка в 5 и более раз. КТ- и магнитно-резонансная ангиография позволяют выявить варикозное расширение вен в воротах левой почки, а также коллатеральные пути. В портальную фазу исследования, когда еще не произошло заполнения инфраренального отдела нижней полой вены, можно обнаружить рефлюкс по левой яичниковой вене. ВБА часто отходит от аорты под острым углом, но ее начальный отдел может располагаться ниже или латеральнее, при этом, как показано Fu [18], аорто-мезентериальный пинцет становится ещё уже. В случае заднего nutcracker-синдрома ЛПВ расположена ретроаортально и сдавливается между аортой и позвоночным столбом. Флебография и измерение венозного давления. Селективную флебографию выполняют под местной анестезией чрескожным доступом через бедренную вену или вены плеча. Признаком nutcracker-синдрома служит сужение ЛПВ с застоем контрастного вещества в проксимальных отделах сосуда. Часто одновременно выявляют варикозно измененные вены или коллатеральные пути (рис. 5А). Если имеется рефлюкс по левой гонадной вене, может произойти контрастирование тазовых вен. При выполнении флебографии целесообразно провести измерение градиента давления в ЛПВ и нижней полой вене. У здоровых людей его величина меньше 1 мм рт. ст. [19]. Nishimura считает увеличение показателя до 3 и более мм рт. ст. признаком гипертензии [20]. Диагностическая ценность градиента давления обычно обсуждается в связи с массивным рефлюксом по левой гонадной вене. Дополнительное обследование. Урологическое обследование. Показано только в случаях появления крови в моче (обычно это микрогематурия). При фазной контрастной микроскопии по меньшей мере 90% эритроцитов должны быть изоморфными (если исключены гломерулярные причины гематурии). Инструментальное обследование может включать цистоскопию (выявление гематурии из левого мочеточника), уретеро-реноскопию и даже биопсию почечной ткани. Лабораторное обследование. В коагулограмме пациентов отклонений от нормы не находят. Тесты на шистозоматоз или туберкулез также отрицательны. Лечение. Лечение необходимо только при манифестированном nutcracker-синдроме, тем более в случаях, когда его течение приобретает инвалидизирующий характер. При развитии синдрома в детском возрасте лечение должно быть только консервативным, поскольку существует вероятность спонтанного регресса симптоматики по мере роста организма [21, 22]. Фармакотерапия. Лекарственные средства предписывают только пациентам, страдающим от проявлений тазового венозного полнокровия, возникшего в результате сдавления ЛПВ. В этих случаях эффективны метоксипрогестерона ацетат (MPA, Provera, UpJohn Ltd, Kalamazoo,MI, USA) [23], гозерилина ацетат (AstraZeneca,Wilmington, DE 3,6 мг) [24] и микронизированная очищенная флавоноидная фракция (Detralex, 500 мг, Servier, France, дважды в день) [25]. Хирургические вмешательства. Для лечения пациентов с синдромом сдавления ЛПВ в аорто-мезентериальном пинцете используют несколько различных способов. Всего в литературе описано 56 случаев оперативного лечения. Транспозиция ЛПВ. Выделяют ствол сосуда, левую среднюю надпочечниковую вену пересекают с тем, чтобы можно было переместить ЛПВ [8, 26-35]. На нижнюю полую вену в месте впадения ЛПВ накладывают зажим, последнюю отекают, отверстие в нижней полой вене ушивают обвивным швом. Новое устье создают на 3-5 см дистальнее, реимплантируя ЛПВ в нижнюю полую вену. У пациентов с сопутствующим тазовым венозным полнокровием или варикоцеле пересекают также левую гонадную вену. Такое вмешательство может быть выполнено из верхне-срединного лапаротомного доступа, с помощью техники минилапаротомии, а также из доступа в правом подреберье. На сегодняшний день транспозицию ЛПВ считают методом выбора [34]. Способ применен у 28 пациентов с великолепными результатами в 27 случаях и рецидивом симптоматики в 1 наблюдении. Обходное шунтирование ЛПВ. Для создания шунта могут быть использованы как синтетические сосудистые протезы, так и подкожные вены конечностей [36]. Транспозиция ВБА. Верхнюю брыжеечную артерию отсекают у места ее отхождения от аорты и реимплантируют дистальнее уровня расположения ЛПВ [8, 37]. Эта методика требует прекращения артериального кровотока и проведения реконструктивного этапа, что должно быть выполнено в кратчайшее время, чтобы не допустить развития ишемии кишечника. Наиболее тяжелым осложнением данного вмешательства является артериальный тромбоз в послеоперационном периоде. Аутотрансплантация. Это эффективный, но очень инвазивный способ с риском развития ишемии почки и недостаточности мочеточникового анастомоза [31, 38]. Другие методы. Наружное стентирование [39, 40], гонадокавальное обходное шунтирование [40], транспозиция левой гонадной вены [41], пластика вены с наложением заплаты [42], флеболиз ЛПВ [43], нефропексия [7] были использованы в лечении пациентов с nutcracker-синдромом. Hohenfellner сообщил даже об одном случае нефрэктомии, выполненной по поводу данного состояния [5]. Эндоваскулярные методы. Эти способы менее инвазивны в сравнении с оперативными вмешательствами и могут быть выполнены чрескожным доступом. Эмболизация. Под местной анестезией доступом через бедренную вену или вены плеча катетеризируют ЛПВ и затем гонадную вену, в которую имплантируют обтурирующую спираль и/или вводят склерозирующий препарат [44, 45]. Этот способ применяют у пациентов без признаков нарушения почечной функции, т.е. с изолированным варикоцеле либо тазовым венозным полнокровием. Наиболее частыми осложнениями способа являются появление «почечных» симптомов, описанное Hartung [16], а также рецидив тазовых болей или варикоцеле, о чем сообщает Pallwein [46]. Действительно, если процедура облитерации основных коллатералей была успешной, можно ожидать ухудшения оттока крови по ЛПВ и повышения давления в ней. Баллонная ангиопластика. Сообщается лишь об одном случае применения этой методики с хорошим ближайшим результатом [47]. Стентирование [16] следует выполнять под общей анестезией ввиду возможности выраженных болей. Необходимо также внутривенное введение гепарина. ЛПВ катетеризируют чрезбедренным доступом. Устанавливают саморасширяющийся стент диаметром от 10 до 20 мм и длиной 40-70 мм и проводят дополнительно баллонную дилатацию. Выполняют контрольную флебографию и измеряют градиент давления между ЛПВ и нижней полой веной, прежде чем удалить катетер. Первым о стентировании ЛПВ при nutcracker-синдроме сообщил Neste в 1996 г. [48]. К настоящему времени проведено 34 вмешательства [8, 16, 40, 48-56], в т.ч. 3 – у детей [53]. Улучшение достигнуто у всех пациентов, в 3 наблюдениях развился рецидив симптоматики. У 2 больных произошла миграция стента в раннем периоде после его имплантации [8, 16], также в 2 случаях в поздние сроки отмечено смещение стента [16]. Не было обнаружено ни одного случая рестеноза, хотя срок наблюдения за пациентами во всех исследованиях не превышал 2 лет.
__________________
Камень, лежащий вне дороги, не может быть помехой, он просто камень. Только камни, портящие дорогу, могут быть помехами, но они же и знаки верного направления. А. Шевцов. "Введение в науку думать". Последний раз редактировалось Вадим Асадулин; 06-07-2011 в 03:27.. |
|
|
| Следущий пользователь сказал Вадим Асадулин спасибо за это полезное сообщение: |
Илья (12-07-2011)
|
|
|
#1453 |
|
Регистрация: May 2008
Адрес: Иркутск
Сообщений: 4,017
Поблагодарил: 1,627
Поблагодарили 7,243 раз(а) в 2,623 сообщениях Файловый архив: 3
Закачек: 0
|
Re: Вопросы врачу Вадиму Асадулину
Продолжение.
Заключение. Синдром сдавления ЛПВ в аорто-мезентериальном пинцете является редкой патологией. Вместе с тем можно утверждать, что это состояние зачастую не распознается. О компрессии ЛПВ следует задуматься, когда у пациента имеются боль в левом боку и гематурия либо синдром тазового венозного полнокровия, а также при сочетании данных явлений. Ультразвуковое дуплексное сканирование и КТ-ангиография позволяют обнаружить сужение ЛПВ, но подтвердить наличие nutcracker-синдрома можно только с помощью селективной флебографии. Эндоваскулярное лечение эффективно и малоинвазивно, но отдаленные результаты его пока неизвестны, в связи с чем эти методы пока не могут быть рекомендованы для широкого применения. Золотым стандартом помощи пациентам с данной патологией по-прежнему остается оперативное лечение. Литература. 1. El Sadr AR, Mina A. Anatomical and surgical aspects of the operative management of varicoceles. Urol Cutan Rev. 1950;54:257-262. 2. De Schepper A. Nutcracker phenomenon of the renal vein causing left renal vein pathology. J Belg Rad. 1972;55:507-511. 3. Satyapal KS. The renal veins: a review. Eur J Anat. 2003;7S1:43-52. 4. Satyapal KS, Kalideen JM, Haffejee AA, Singh B, Robbs JV. Left renal vein variations. Surg Radiol Anat. 1999;21:77-81. 5. Hohenfellner M, Steinbach F, Schultz-Lampel D, et al. The nutcracker syndrome: new aspects of pathophysiology, diagnosis and treatment. J Urol. 1991;146:685-688. 6. Shokeir AA, El-Diasty TA, Ghoniem MA. The nutcracker syndrome: new methods of diagnosis and treatment. Br J Urol. 1994;74:139-143. 7. Wendel RG, Crawford ED, Hehman KN. The nutcracker phenomenon: An unusual cause for renal varicosities with haematuria. J Urol. 1980;123:761. 8. Zhang H, Li M, Jin W, San P, Xu P, Pan S. The left renal entrapment syndrome: diagnosis and treatment. Ann Vasc Surg. 2007;21:198-203. 9. Shin JI, Park JM, Lee JS, Kim MJ. Effect of renal Doppler ultrasound on the detection of nutcracker syndrome in children with hematuria. Eur J Pediatr. 2007;166:399-404. 10. Fitoz S, Ekim M, Ozcakar ZB, Elhan AH, Yalcinkaya F. Nutcracker syndrome in children. J Ultrasound Med. 2007;26:573-580. 11. Frantz P, Jardin A, Aboulker J, Kuss R. Responsibility of the left renal vein and inferior vena cava in certain cases of myelitis and syringomyelia. Value of ligation of the venous reno-spinal trunk. A propos of 30 cases. Ann Urol. 1986;20:137-141. 12. Takahashi Y, Ohta S, Sano A, et al. Does severe nutcracker phenomenon cause pediatric fatigue? Clin Nephr. 2000;53:174-181. 13. Hilgard P, Oberholzer K, Meyer zum Buschenfelde KH, Hohenfellner R, Gerken G. Das “Nutknacker-Syndrom” der Vena renalis (Arteria-mesenterica-superior-Syndrom) als Ursache gastrointestinaler Beschwerden. Dtsch Med Wschr. 1998;123:936-940. 14. Kim SH, Cho SW, Kim HD, Chung JW, Park JH, Han MC. Nutcracker syndrome: diagnosis with Doppler US. Radiology. 1996;198:93-97. 15. Takebayashi S, Ueki T, Ikeda N, Fujikawa A. Diagnosis of the nutcracker syndrome with color Doppler sonography: correlation with flow patterns on retrograde left renal venography. Am J Roentgenol. 1999;172:39-43. 16. Hartung O, Grisoli D, Boufi M, et al. Endovascular stenting in the treatment of pelvic vein congestion caused by nutcracker syndrome: lessons learned from the first five cases. J Vasc Surg. 2005;42:275-280. 17. Buschi AJ, Harrison RB, Norman A, et al. Distended left renal vein: CT/sonographic normal variant. Am J Roentgenol. 1980;135:339-342. 18. Fu W, Hong B, Xiao Y, et al. Diagnosis of the nutcracker phenomenon by multislice helical computed tomography angiography. Chinese MedJ. 2004;117:1873-1875. 19. Beinart C, Sniderman KW, Tamura S,Vaughan ED, Sos TA. Left renal vein to inferior vena cava pressure relationship in humans. J Urol. 1982;127:1070-1071. 20. Nishimura Y, Fushiki M, Yoshida M, et al. Left renal vein hypertension in patients with left renal bleeding of unknown origin. Radiology. 1986;160:663-667. 21. Tanaka H, Waga S. Spontaneous remission of persistent severe haematuria in an adolescent with nutcracker syndrome: Seven years’ observation. Clin Exp Nephrol. 2004;8:68-70. 22. Shin JI, Park JM, Lee SM, et al. Factors affecting spontaneous resolution of hematuria in childhood nutcracker syndrome. Pediatr Nephrol. 2005;20:609-613. 23. Faquhar CM, Rogers V, Franks S, Pearce S, Waldsworth J, Beard RW. A randomized controlled trial of medroxyprogesterone acetate and psychotherapy for the treatment of pelvic congestion. Br J Obstet Gynaecol. 1989;96:1153-1162. 24. Soysal ME, Soysal S, Vicdan K, Ozer S. A randomized controlled trial of goserelin and medroxyprogesterone acetate in the treatment of pelvic congestion. Hum Reprod. 2001;16:931-939. 25. Simsek M, Burak F, Taskin O. Effects of micronized purified flavonoid fraction (Daflon) on pelvic pain in women with laparoscopically diagnosed pelvic congestion syndrome: a randomized crossover trial. Clin Exp Obstet Gynecol. 2007;34:96-98. 26. Stewart BH, Reiman G. Left renal venous hypertension “nutcracker” syndrome. Managed by direct renocaval reimplantation. Urology. 1982;20:365-369. 27. Ariyoshi A, Nagase K. Renal hematuria caused by “nutcracker” phenomenon: a more logical surgical management. Urology. 1990;35:168-170. 28. Ishidoya S, Chiba Y, Sakai K, Orikasa S. Nutcracker phenomenon: a case with surgical treatment and its diagnostic criteria. Hinyokika Kiyo. 1994; 40:135-138. 29. Ohki T, Miyahara M, Nakajima Y, Matsumoto K. Nutcracker phenomenon treated with left renal vein transposition: a case report. Hinyokika Kiyo. 1999;45:183-186. 30. Hohenfellner M, D’Elia G, Hampel C, Dahms S, Thuroff JW. Transposition of the left renal vein for treatment of the nutcracker phenomenon: longterm follow-up. Urology. 2002;59:354-357. 31. Ali-El-Dein B, Osman Y, Shehab El-Din AB, El-Diasty T, Mansour O, Ghoneim MA. Anterior and posterior nutcracker syndrome: a report on 11 cases. Transplant Proc. 2003;35:851-853. 32. Kim JY, Joh JH, Choi HY, Do YS, Shin SW, Kim DI. Transposition of the left renal vein in nutcracker syndrome. Eur J Vasc Endovasc Surg. 2006;31:80-82. 33. Rudloff U, Holmes RJ, Prem JT, Faust GR, Moldwin R, Siegel D. Mesoaortic compression of the left renal vein (nutcracker syndrome): case reports and review of the literature. Ann Vasc Surg. 2006;20:120-129. 34. Gloviczki P, Kalra M, Duncan AA, B, et al. Nutcracker syndrome: left renal vein transposition. The first line treatment. In: Becquemin JB, Alimi YS, Gerard JL, eds. Controversies and updates in vascular surgery. Torino, Italy: Edizioni Minerva Medica; 2008:360-366. 35. Hartung O, Benmiloud F, Barthelemy P, Dubuc M, Boufi M, Alimi YS. Late results of surgical venous thrombectomy with iliocaval stenting. J Vasc Surg. 2008;47:381-387. 36. Shaper KR, Jackson JE, Williams G. The nutcracker syndrome: an uncommon cause of haematuria. Br J Urol. 1994;74:144-146. 37. Thompson PN, Darling RC 3rd, Chang BB, Shah DM, Leather RP. A case of nutcracker syndrome: treatment by mesoaortic transposition. J Vasc Surg. 1992;16:663-665. 38. Chuang CK, Chu SH, Lai PC. The nutcracker syndrome managed by autotransplantation. J Urol. 1997;157:1833-1834. 39. Barnes RW, Fleisher HL 3rd, Redman JF, Smith JW, Harshfield DL, Ferris EJ. Mesoaortic compression of the left renal vein (the so-called nutcracker syndrome): repair by a new stenting procedure. J Vasc Surg. 1988;8:415-421. 40. Scultetus AH, Villavicencio JL, Gillespie DL. The nutcracker syndrome: its role in the pelvic venous disorders. J Vasc Surg. 2001;34:812-819. 41. Hartung O, Barthelemy P, Berdah SV, Alimi YS. Laparoscopy-assisted left ovarian vein transposition to treat one case of posterior nutcracker syndrome. Ann Vasc Surg. In press. 42. Andrianne R, Limet R, Waltregny D, de Leval J. Haematuria caused by nutcracker syndrome: Post operative confirmation of its presence. Prog Urol. 2002;12:1323-1326. 43. Pastershank SP. Left renal vein obstruction by a superior mesenteric artery. J Canad Ass Rad. 1974;25:52-54. 44. d’Archambeau O, Maes M, De Schepper AM. The pelvic congestion syndrome: role of the “nutcracker phenomenon” and results of endovascular treatment. JBR-BTR. 2004;87:1-8. 45. Rudloff U, Holmes RJ, Prem JT, Faust GR, Moldwin R, Siegel D. Mesoaortic compression of the left renal vein (nutcracker syndrome): case reports and review of the literature. Ann Vasc Surg. 2006;20:120-129. 46. Pallwein L, Pinggera G, Schuster AH, et al. The influence of left renal vein entrapment on outcome after surgical varicocele repair: a color Doppler sonographic demonstration. J Ultrasound Med. 2004;23:595-601. 47. Takahashi Y, Sano A, Matsuo M. An effective “transluminal balloon angioplasty” therapy for pediatric chronic fatigue syndrome with nutcracker phenomenon. Clin Nephrol. 2000;53: 77-78. 48. Neste MG, Narasimham DL, Belcher KK. Endovascular stent placement as a treatment for renal venous hypertension. J Vasc Interv Radiol. 1996;7:859-861. 49. Segawa N, Azuma H, Iwamoto Y, et al. Expandable metallic stent placement for nutcracker phenomenon. Urology. 1999;53:631-633. 50. Park YB, Lim SH, Ahn JH, et al. Nutcracker syndrome: intravascular stenting approach. Nephrol Dial Transplant. 2000;15:99-101. 51. Chiesa R, Anzuini A, Marone EM, et al. Endovascular stenting for the nutcracker phenomenon. J Endovasc Therapy. 2001;8:652-655. 52. van der Laan L, Vos JA, de Boer E, van den Berg JC, Moll FL. The centralvenous compression syndrome: rare, but adequately treatable with endovascular stenting. Ned Tijdschr Geneeskd. 2004;148:433-437. 53. Chen W, Chu J, Yang J, et al. Endovascular stent placement for the treatment of nutcracker phenomenon in three pediatric patients. J Vasc Intervent Radiol. 2005:16;1529-1533. 54. Kim SJ, Kim CW, Kim S, et al. Longterm follow-up after endovascular stent placement for treatment of nutcracker syndrome. J Vasc Interv Radiol. 2005;16:428-431. 55. Basile A, Tsetis D, Calcara G, Figuera M, Patti MT, Ettorre GC. Percutaneous nitinol stent implantation in the treatment of nutcracker syndrome in young adults. JVIR. 2007;18:1042-1046. 56. Wei SM, Chen ZD, Zhou M. Intravenous stent placement for treatment of the nutcracker syndrome. J Urol. 2003;170:1934-1935.[/spoiler] Замечательная статья, которая позволяет объяснить многие симптомы тазовых болей, болей в ногах, пояснице и успешно лечить консервативно. В моей практике этот диагноз встречается достаточно часто, для рентгенологов и УЗС специалистов, с которыми работаю, полипозиционное измерение угла отхождения верхней брыжеечной артерии от аорты является рутинной методикой. Отдельного рассмотрения заслуживает и малознакомое, но очень часто встречающееся, заболевание вен малого таза. http://38mama.ru/forum/index.php?top...631#msg2413631 Пытался рассказать об этом заболевании, но это не нашло интереса по сравнению с поисками бабок знахарок. Вот с таким контингентом стараюсь не работать. Прошу умельцев пройти по ссылке и проиллюстрировать статью. http://cnmt.tomsk.ru/articles/phleb2.pdf После выкладывания картинок разберем подробно клинические признаки, позволяющие заподозрить это заболевание. После подробного разбора этого заболевания планирую обсудить патологическую извитость сосудов шеи и венозные заболевания головного мозга. Жду предложений о рассмотрении конкретных синдромов.
__________________
Камень, лежащий вне дороги, не может быть помехой, он просто камень. Только камни, портящие дорогу, могут быть помехами, но они же и знаки верного направления. А. Шевцов. "Введение в науку думать". |
|
|
| Следущий пользователь сказал Вадим Асадулин спасибо за это полезное сообщение: |
Forber (06-07-2011)
|
|
|
#1454 |
|
Регистрация: May 2008
Адрес: Иркутск
Сообщений: 4,017
Поблагодарил: 1,627
Поблагодарили 7,243 раз(а) в 2,623 сообщениях Файловый архив: 3
Закачек: 0
|
Re: Вопросы врачу Вадиму Асадулину
Патологическая извитость сонных и позвоночных артерий.
Сосудистые хирургии имеют значительный опыт уникальных операций на сонных и позвоночных артериях. Отсутствие должных знаний у врачей и пациентов с инсультом и их родственников приводит к тому, что они пытаются лечиться у целителей и экстрасенсов, ходят по кругу ненужных специалистов и обследований, получают повторный инсульт, в то время как своевременная операция безопасна и очень эффективна для предупреждения инсульта. Это особенно актуально для пациентов, уже перенесших микроинсульт или имеющих признаки нарушений мозгового кровообращения. Одним из наиболее малоизученных и загадочных заболеваний сонных и позвоночных артерий является патологическая извитость (кинкинг). У каждого третьего умершего от инсульта находили патологические изгибы сонных или позвоночных артерий. У 16-26 % взрослого населения выявляются различные варианты удлинения и извитости сонных или позвоночных артерий на шее. Причина извитостей чаще всего врожденная, но нередко удлинение артерии развивается при гипертонической болезни. Долгое время извитость может не давать никакой симптоматики, но в какой то момент у пациента начинаются преходящие нарушения мозгового кровообращения. Ангиохирурги прицельно занимаются разработкой проблемы патологической извитости сонных и позвоночных артерий. Виды патологической извитости сонных артерий:  Удлинение артерии. Наиболее часто встречается удлинение внутренней сонной или позвоночной артерии, которое приводит к образованию плавных изгибов по ходу сосуда. Удлиненная артерия редко причиняет беспокойство и, как правило, обнаруживается при случайном исследовании. Важное значение удлинение артерии имеет для ЛОР-врачей, так как стенка артерии может аномально находится близко к небным миндалинам и при тонзилэктомии может случайно повреждаться. С возрастом эластичность артериальной стенки меняется и плавные изгибы артерии могут стать перегибами, с развитием картины нарушений мозгового кровообращения. При удлинении артерий без перегибов при ультразвуковом исследовании кровотока нарушений не определяется.  Кинкинг - перегиб артерии под острым углом. Кинкинг может быть врожденным, когда с раннего детства определяются нарушения мозгового кровообращения и развиваться со временем из удлиненной сонной артерии. Формированию перегибов способствует артериальная гипертония, прогрессирование атеросклероза внутренней сонной артерии. Клинически кинкинг внутренней сонной артерии проявляется преходящими нарушениями мозгового кровообращения. При кинкинге позвоночной артерии развивается вертебрально-базилярная недостаточность. Выявление кинкинга с мозговыми симптомами встает вопрос о хирургическом исправлении извитости.  Койлинг - образование петли артерии. Несмотря на плавный ход петли, изменения кровотока в ней очень значительны. Характер изгибов при койлинге может изменятся в зависимости от положения тела, артериального давления. Наблюдается хаотичный характер кровотока, что приводит к снижению давления крови после петли и соответственно к снижению кровотока по мозговым артериям. Если у человека хорошо развит Виллизиев круг на нижней поверхности мозга, то он никогда и не узнает о существовании у себя петли или перегиба. Появление симптомов недостаточности мозгового кровообращения свидетельствует о нарушениях компенсации кровотока и диктует необходимость детального обследования и лечения. Клинические проявления. Проявления патологической извитости разнообразны, наиболее часто встречаются: Картина транзиторных ишемических атак в бассейне кровоснабжения извитой артерии с временным параличом половины тела или руки (гемипарез), нарушением речи и.т.д.); Временная слепота на один глаз; Шум в голове; Головокружение; Мелькание «мушек» перед глазами; Головные боли без четкой локализации; Кратковременные потери сознания; Падения без потери сознания; Временные нарушения равновесия; Мигренеподобные приступы. Лечение патологической извитости. Патологическая извитость подлежит хирургическому лечению. Артерия расправляется, избыток ее отсекается, проходимость восстанавливается. Результаты хирургического лечения хорошие. Симптомы мозговой сосудистой недостаточности полностью проходят у 96% пациентов. Риск операций менее 1%. Операции могут выполняться под местной анестезией. Лекарственное лечение патологической извитости не эффективно, так как от лекарств артерия расправиться не может. Важно четко определиться с диагнозом патологической извитости и доказать ее значение для мозгового кровообращения. Тогда результаты лечения будут радовать и пациентов и их врачей. http://www.angioclinic.ru/insult/kinking/ А что же в Иркутске? Подобные состояния легко диагностируются методом триплексной сонографии и успешно оперируются! Это напоминание коллегам и пациентам, когда диагностируют и «лечат» всякую чушь под маской любимой вегетодистонии… Я внес ряд исправлений в статью и не согласен с тем, что артериальная гипертония способствует развитию патологической извитости, а не наоборот, когда возникает явное локальное нарушение кровообращение – это приводит к защитному системному подъему давления для преодоления препятствия кровотоку. Патологический изгиб изменяет ламинарный поток крови на турбулентный и способствует тромбообразованию с последующей мозговой катастрофой!
__________________
Камень, лежащий вне дороги, не может быть помехой, он просто камень. Только камни, портящие дорогу, могут быть помехами, но они же и знаки верного направления. А. Шевцов. "Введение в науку думать". |
|
|
| 2 пользователей сказали Вадим Асадулин спасибо за это полезное сообщение: |
NorthGoblin (10-07-2011),
Илья (12-07-2011)
|
|
|
#1455 |
|
Регистрация: May 2008
Адрес: Иркутск
Сообщений: 4,017
Поблагодарил: 1,627
Поблагодарили 7,243 раз(а) в 2,623 сообщениях Файловый архив: 3
Закачек: 0
|
Re: Вопросы врачу Вадиму Асадулину
Умельцев не нашлось.
__________________
Камень, лежащий вне дороги, не может быть помехой, он просто камень. Только камни, портящие дорогу, могут быть помехами, но они же и знаки верного направления. А. Шевцов. "Введение в науку думать". |
|
|
| 2 пользователей сказали Вадим Асадулин спасибо за это полезное сообщение: |
NorthGoblin (10-07-2011),
Илья (12-07-2011)
|
|
|
#1456 |
|
Регистрация: May 2008
Адрес: Иркутск
Сообщений: 4,017
Поблагодарил: 1,627
Поблагодарили 7,243 раз(а) в 2,623 сообщениях Файловый архив: 3
Закачек: 0
|
Re: Вопросы врачу Вадиму Асадулину
И вот забытая тема про вены головы и шеи:
http://golodanie.su/forum/showthread...%E0#post228208
__________________
Камень, лежащий вне дороги, не может быть помехой, он просто камень. Только камни, портящие дорогу, могут быть помехами, но они же и знаки верного направления. А. Шевцов. "Введение в науку думать". |
|
|
| Следущий пользователь сказал Вадим Асадулин спасибо за это полезное сообщение: |
Илья (12-07-2011)
|
|
|
#1457 |
|
Регистрация: May 2011
Адрес: москва
Сообщений: 14
Поблагодарил: 17
Поблагодарили 12 раз(а) в 9 сообщениях Файловый архив: 3
Закачек: 0
|
Re: Вопросы врачу Вадиму Асадулину
Вадим Ахняфович, я с нетерпением жду вашего перевода рецепта лечения растяжек
 |
|
|
| Следущий пользователь сказал laim89 спасибо за это полезное сообщение: |
Вадим Асадулин (13-07-2011)
|
|
|
#1458 |
|
Старожил форума
Регистрация: Mar 2006
Адрес: IL
Сообщений: 11,967
Поблагодарил: 42,525
Поблагодарили 48,486 раз(а) в 10,895 сообщениях Файловый архив: 1
Закачек: 0
|
Re: Вопросы врачу Вадиму Асадулину
А зачем?Может полезнее меньше есть?
Разжигание огней черевато истощением запасов энергии.
__________________
Сам себя пусть поднимет, сам себя не снижает. Каждый себе союзник, враг себе каждый. |
|
|
| Следущий пользователь сказал Илья спасибо за это полезное сообщение: |
Гвоздь (21-08-2011)
|
|
|
#1459 |
|
Регистрация: May 2011
Адрес: москва
Сообщений: 14
Поблагодарил: 17
Поблагодарили 12 раз(а) в 9 сообщениях Файловый архив: 3
Закачек: 0
|
Re: Вопросы врачу Вадиму Асадулину
|
|
|
| Следущий пользователь сказал laim89 спасибо за это полезное сообщение: |
Вадим Асадулин (13-07-2011)
|
|
|
#1460 | ||
|
Старожил форума
Регистрация: Mar 2006
Адрес: IL
Сообщений: 11,967
Поблагодарил: 42,525
Поблагодарили 48,486 раз(а) в 10,895 сообщениях Файловый архив: 1
Закачек: 0
|
Re: Вопросы врачу Вадиму Асадулину
Цитата:
Цитата:
Огонь - он изнутри,если у кого его мало,стимуляция только сокращает энергию.
__________________
Сам себя пусть поднимет, сам себя не снижает. Каждый себе союзник, враг себе каждый. |
||
|
|
| Следущий пользователь сказал Илья спасибо за это полезное сообщение: |
Гвоздь (21-08-2011)
|
 |
| Здесь присутствуют: 1 (пользователей: 0 , гостей: 1) | |
|
|
 Похожие темы
Похожие темы
|
||||
| Тема | Автор | Раздел | Ответов | Последнее сообщение |
| 100 вопросов врачу. | Вадим Асадулин | Врачи о голодании | 24 | 30-12-2014 10:54 |
| Выход из сухого голодания и поход к зубному врачу? | Garik DC | Теория и практика голодания, вопросы и советы | 10 | 02-03-2013 03:30 |
| Свекла , вопросы | sanek | Питание | 5 | 26-09-2011 16:45 |
| Спонсорские ссылки: | |